
fiches maladies chroniques
syndrome d' Elers Danlos ( SED )
Le SED hypermobile - SEDh - le plus fréquent
Le SEDh est principalement identifié comme provoquant une Hypermobilité Articulaire Généralisée, des manifestations musculo-squelettiques apparentées et un atteinte légère de la peau. La description du SEDh inclut désormais la douleur chronique, la fatigue chronique, la dysautonomie et d'autres symptômes associés. Aucun test génétique n'existe actuellement pour cette forme de SED

traitement
On ne peut actuellement pas guérir d'un Syndrome d'Ehlers-Danlos, quelqu'en soit le type. Les traitements sont des traitements symptomatiques, adaptés par le médecin à chaque symptôme présenté par le patient. L'objectif de tous les traitements, qu'ils soient médicamenteux ou non, ponctuels ou permanents, est de rétablir un mieux-être qui permette la gestion sereine des symptômes quotidiens ou plus importants.
syndrome d' Elhers Danlos
Les Syndromes d'Ehlers-Danlos (SED en abrégé) sont un groupe de pathologies génétiques héréditaires de l'ensemble du tissu conjonctif.
Le tissu conjonctif est un tissu commun à tous les organes
Le SED ne consiste pas seulement en une instabilité articulaire ; le SED n'est pas une maladie bénigne ou « mineure » ; le SED est bien une maladie multi-systémique très complexe.
Les stratégies de gestion de la douleur doivent s'orienter vers le
traitement des causes de la douleur (subluxations et luxations, troubles
proprioceptifs, troubles intestinaux, etc.) et vers la diminution de la
sensation de la douleur.
La réussite des traitements dépend d'une approche multidisciplinaire. Le
SED/HSD est une pathologie multi systémique très complexe.
1 - Les orthèses, à visée antalgique et rééducative, dans le cadre des troubles proprioceptifs :
- Vêtements compressifs sur mesure : gilet, cycliste ou panty, mitaines, coudières, chaussettes…
- Orthèses plantaires / semelles orthopédiques
- Ceinture lombaire, voire thoraco-lombaire
- Autres orthèses selon les besoins : orthèse d'épaule, collier cervical, orthèse de genou ; orthèses de main en neofrakt…
2 - Les aides techniques
- Matelas à mémoire de forme et autres coussins pour améliorer le confort (supports de classe II)
- L'utilisation d'un fauteuil roulant peut être nécessaire en tant qu'aide au déplacement en raison de la fatigue trop importante, des douleurs et des troubles du contrôle moteur
- Les aides à la préhension, au déplacement ou adaptation du logement : ouvre-bouteille, pince de ramassage, support sèche-cheveux, barre d'appui…
3 - Les traitements locaux :
- La lidocaïne topique (gel, crème…) pour les douleurs localisées après les subluxations ainsi que le tissu gingival douloureux
- Pour les douleurs musculocutanées : injections de lidocaïne 1% sur les trigger points
- Le TENS, neurostimulation électrique transcutanée,
4 - Les traitements médicamenteux par voie générale
- Ils doivent être discutés avec votre médecin, voire en équipe pluridisciplinaire si besoin.
La médication peut traiter : la douleur chronique, la douleur aiguë, la dystonie, les maux de tête et migraines, le Reflux Gastro-Oesophagien, la dysautonomie, les troubles vésico-sphinctériens, les troubles gynécologiques, entre autres.
En ce qui concerne les SED très rares, il est indispensable de consulter en centre de référence.
5 - L'oxygénothérapie
L'oxygénothérapie peut être prescrite par un pneumologue, un neurologue ou un médecin de la douleur, en tant que traitement de la fatigue et des migraines. La difficulté réside dans la prise en charge financière de cette thérapie qui ne bénéficie pas actuellement d'une AMM (Autorisation de Mise sur le Marché) dans le cadre du SED. L'oxygénothérapie peut également être prescrite dans le cadre d'algies vasculaires de la face ou de troubles respiratoires avérés accompagnant le SED, selon les recommandations de la HAS.
Symptômes typiques et fréquents
- Articulations hyperextensibles (hypermobilité)
- Déviations des articulations et de la colonne vertébrale
- Luxations ou subluxations des articulations
- Blessures des parties molles (tendons déchirés, muscles déchirés)
- Tendinites, bursites
- Douleurs aiguës et chroniques
- Troubles au niveau des nerfs (p. ex. luxations, rétrécissements, écrasements)
- Modifications des valves cardiaques
- Modifications des gros et petits vaisseaux sanguins, par ex. dilatations (anévrismes), fissures ou varices
- Peau trop extensible, fine et vulnérable
- Retard de cicatrisation et formation anormale de cicatrices
- Tendance aux ecchymoses et aux saignements
- Troubles de la coagulation sanguine
- Œdèmes (rétention d'eau dans les tissus)
- Descente d'organes internes (p. ex. de l'utérus, de la vessie)
- Déchirures d'organes internes (p. ex. intestin, utérus)
- Hernies viscérales (par ex. hernie inguinale, hernie diaphragmatique)
- Fatigue (fatigue chronique)
- Troubles de l'équilibre et de la coordination (troubles de la proprioception)
- Insomnie
- Maladies oculaires (par ex. décollement de la rétine, myopie élevée, strabisme, plus rarement kératocône)
- Dysautonomie (mauvaise régulation du système nerveux végétatif)
- Malformation de Chiari de type I, fuite spontanée de liquide céphalo-rachidien, pseudotumeur cérébrale, syndrome cervicomédullaire
- Dysfonctionnement cranio-mandibulaire (dysfonctionnement du système de mastication)
- Modification de la réaction aux médicaments (p. ex. anesthésiques locaux)
Le SEDcv ( cardio-vasculaire )
Il se caractérise par une hyperextensibilité de la peau, une hypermobilité articulaire généralisée avec ou sans luxations récurrentes, une peau qui bleuit facilement avec des ecchymoses spontanées. Il peut s'accompagner entre autres de déformations du pied, d'oedème des jambes, d'une atrophie des muscles des mains et des pieds.
Le SEDcl est causé par une absence complète de ténascine XB (TNX) due aux mutations bialléliques du gène TNXB.
Le SEDa ( arthrochalasique )
Il se caractérise par : une dislocation bilatérale congénitale de la
hanche ET une Hypermobilité Articulaire Généralisée sévère avec
multiples luxations et subluxations OU une hyperextensibilité cutanée.
Le SEDk ( cyphoscoliotique )
Il se caractérise par une hypotonie musculaire congénitale (pouvant
conduire à retard de développement moteur) et une cyphoscoliose
congénitale ou à début précoce.
Le syndrome de la cornée fragile ( BCS )
Les caractéristiques oculaires du BCS comprennent un amincissement cornéen extrême, une sclérotique bleue, un kératocône, un kératoglobus et une myopie élevée. Les manifestations extra-oculaires comprennent la surdité, l'hypermobilité articulaire, l'hyperélasticité cutanée, l'arachnodactylie et la dysplasie développementale de la hanche.
Le SEDm ( myopathique )
Il est caractérisé par une hypotonie musculaire congénitale, et/ou atrophie musculaire, qui s'améliore avec l'âge ET des contractures articulaires proximales (genou, hanche et coude) ou une hypermobilité des articulations distales. On peut retrouver une peau fragile et molle, des cicatrices atrophiques, un retard du développement moteur ou une myopathie observée lors d'une biopsie musculaire.
Le SEDm est causé par des mutations hétérozygotes ou bialléliques dans COL12A1.
En 2017, 5 familles avaient été identifiées avec ce type de SED.
comorbidités
- syndromes douloureux chroniques, comme le syndrome de fibromyalgie,
- ostéoporose
- arthrose
- syndrome de tachycardie posturale (POTS)
- apnée du sommeil
- des neuropathies (polyneuropathie, neuropathie des petites fibres)
- troubles de la coagulation
- fatigue chronique
- maladies psychiques comme la dépression
- syndrome d'activation des mastocytes ( SAMA )
Le SEDv ( vasculaire )
Le SED vasculaire (SEDv) est un trouble génétique rare et grave, avec
risques de rupture des artères et des organes internes. Il est
caractérisé par un anévrisme artériel, une dissection et une rupture,
une rupture intestinale et une rupture de l'utérus gravide. La fréquence
est estimée de 1/50 000 à 1 / 200 000 et résulte de variants pathogènes
dans COL3A1. Le diagnostic initial dépend des reconnaissances des
caractéristiques cliniques, y compris des antécédents familiaux. La
prise en charge est complexe et nécessite de multiples spécialistes
capables de répondre aux complications majeures et de les gérer.
Le SEDc ( classique )
Le SEDc combine une atteinte cutanée et une atteinte articulaire. IL se caractérise par une hyperextensibilité de la peau avec cicatrices atrophiques et une Hypermobilité articulaire généralisée.
Plus de 90% des patients atteints du SEDc ont une mutation hétérozygote dans l'un des gènes codant le collagène de type V (COL5A1 et COL5A2). Rarement, des mutations spécifiques dans les gènes codant le collagène de type I (COL1A1, COL1A2) peuvent être associées à un phénotype de SEDc.
Le SEDcl ( classique-like )
Il se caractérise par une hyperextensibilité de la peau, une hypermobilité articulaire généralisée avec ou sans luxations récurrentes, une peau qui bleuit facilement avec des ecchymoses spontanées. Il peut s'accompagner entre autres de déformations du pied, d'oedème des jambes, d'une atrophie des muscles des mains et des pieds.
Le SEDcl est causé par une absence complète de ténascine XB (TNX) due aux mutations bialléliques du gène TNXB.
Le SEDd ( dermato-sparaxique )
Ce type de SED, extrêmement rare, est caractérisé, entre autres, par des
modifications extrêmes de la peau : fragilité extrême de la peau avec
des déchirures congénitales ou postnatales ; peau affaissée presque
relâchée avec des plis cutanés excessifs aux poignets et aux chevilles ;
retard de croissance.
La plupart des patients identifiés à ce jour présentent un
phénotype sévère, reconnaissable dès la naissance ou les premiers mois
de la vie.
Le SEDsp ( spondylodysplastique )
Il se caractérise, entre autres, par une petite stature et une hypotonie
musculaire. En fonction du gène touché (B4GALT7, B3GALT6 ou SLC39A13),
certains signes radiographiques sont caractéristiques.
Le BCS est causé par des mutations bialléliques dans ZNF469 ou dans PRDM5.
Le SEDmc
( musculocontractural )
Il se caractérise par des contractures congénitales multiples, caractéristiques de contractures adduction-flexion et/ou Pied bot varus équin ; des traits cranio-faciaux caractéristiques, qui sont évidents dès la naissance ou au début de la petite enfance (entre autres, grande fontanelle, nez court, oreilles basses et tournées, lèvre supérieure fine…).
Le SEDmc est causé par des mutations bialléliques dans CHST14. Quelques mutations ont été identifiées dans le gène DSE, chez des patients ayant un phénotype similaire (3 patients).
Les HSD ( syndrome d'hypermobilité )
Les HSD sont un groupe de conditions liées à l'hypermobilité articulaire et sont destinés à des diagnostics descriptifs et d'exclusion. Ils se distinguent du SEDh et des autres troubles de l'hypermobilité articulaire, car les HSD sont généralement limités aux muscles, aux articulations et aux os. Chez ces patients, une extension limitée à d'autres organes et tissus est possible mais ne correspond pas aux critères de l'un des différents types de SED. Par conséquent, les HSD sont principalement conçus comme des étiquettes alternatives pour les patients atteints d'hypermobilité articulaire symptomatique qui ne présentent aucun type rare de SED et qui ne répondent pas aux critères du SEDh.
Ce spectre HSD est large et englobe 4 autres termes : L-HSD (HSD localisée) ; P-HSD (HSD Périphérique) ; H-HSD (HSD Historique) ; G-HSD (HSD généralisée).
Le SEDp ( parodontal )
Il est caractérisé par une hypotonie musculaire congénitale, et/ou atrophie musculaire, qui s'améliore avec l'âge ET des contractures articulaires proximales (genou, hanche et coude) ou une hypermobilité des articulations distales. On peut retrouver une peau fragile et molle, des cicatrices atrophiques, un retard du développement moteur ou une myopathie observée lors d'une biopsie musculaire.
Le SEDm est causé par des mutations hétérozygotes ou bialléliques dans COL12A1.
En 2017, 5 familles avaient été identifiées avec ce type de SED.
Syndrome de tachycardie orthostatique posturale ( POTS )

Qu'est-ce que le POTS?
Le syndrome de tachycardie orthostatique posturale est un trouble multisystémique chronique dont le symptôme cardinal est une tachycardie orthostatique. Appelé Postural Orthostatic Tachycardia Syndrome en anglais, les termes POTS ou STOP sont fréquemment utilisés.

Quels sont les symptômes?
Le principal symptôme du POTS est l'augmentation anormale du pouls (sans chute de tension artérielle) lorsque le patient passe de la position couchée à la position debout. Celle-ci est caractérisée par une fréquence cardiaque ≥ 120 battements/min ou une augmentation ≥ 30 battements/min.

D'autres symptômes peuvent être observés, tels que :
- Des étourdissements;
- L'évanouissement;
- Des maux de tête et migraines;
- Du brouillard mental (brainfog);
- Des douleurs à la poitrine;
- Des tremblements;
- La réduction du volume sanguin;
- Les douleurs neuropathiques;
- L'acrocyanose;
- Etc.
Peut-on traiter le POTS?
Il existe différentes manières de contrôler et atténuer les symptômes du syndrome. Parmi celles-ci, le port de vêtements de compression, la prise de boissons ou de sels de réhydratation, et, dans certains cas plus rares, l'administration de solutés intraveineux. Des médicaments peuvent également être prescrits dans certains cas. Consultez votre médecin pour discuter des options qui pourraient vous convenir.
algoneurodystrophie ( SDRC )

Le
syndrome douloureux régional complexe est une douleur neuropathique
chronique qui se caractérise par une sensation continue de brûlure ou de
douleur, accompagnée de certaines anomalies dans la zone douloureuse.
Ces anomalies comprennent un excès ou une diminution de la
transpiration, un œdème, des changements de la couleur et/ou de la
température de la peau, des lésions cutanées, une perte de cheveux, des
ongles fissurés ou épaissis, une faiblesse et une atrophie musculaires
et une perte osseuse.
diagnostic
Examen clinique
Les médecins diagnostiquent le syndrome douloureux régional complexe selon les symptômes au niveau du membre affecté. Ces symptômes comprennent les suivants :
Douleur qui est généralement pire que ce à quoi l'on s'attend pour le traumatisme
Sensibilité au toucher
Certains changements de l'aspect ou de la température de la peau
Gonflement
Augmentation ou diminution de la transpiration
Perte de cheveux et ongles fissurés ou épaissis
Amplitude de mouvement réduite, faiblesse musculaire et/ou mouvements anormaux (comme des tremblements ou des mouvements involontaires du membre affecté)
Si le diagnostic est incertain, les médecins peuvent réaliser des radiographies ou une scintigraphie osseuse à la recherche d'une perte osseuse ou d'une inflammation.
Des études de la conduction nerveuse et une électromyographie (EMG) peuvent être réalisées. Ces examens permettent aux médecins de déterminer si la douleur est due à un problème musculaire ou nerveux.

Le syndrome douloureux régional complexe provoque une douleur neuropathique. Dans ce syndrome, les signaux de la douleur sont traités de façon anormale par le cerveau et la moelle épinière. Il se manifeste en général après un traumatisme.
Il existe deux types de syndrome douloureux régional complexe :
Le type 1, qui était auparavant appelé dystrophie sympathique réflexe, est dû à une lésion de tissus autres que le tissu nerveux, comme lorsqu'un os et des tissus mous (comme des ligaments et tendons) sont écrasés dans un accident. Il peut également se développer après une amputation, une crise cardiaque, un accident vasculaire cérébral ou un cancer (comme un cancer des poumons, du sein, de l'ovaire ou du cerveau). Le type 1 survient fréquemment après le traitement d'une blessure d'un membre avec un plâtre ou une attelle pour l'immobiliser.
Le type 2, qui était auparavant appelé causalgie, est dû à une lésion nerveuse.
Parfois, il n'y a pas de cause évidente.
Ces deux types surviennent le plus souvent chez les jeunes adultes et sont 2 à 3 fois plus fréquents chez les femmes.
Parfois, un syndrome douloureux régional complexe survient lorsque le système nerveux sympathique devient hyperactif. Le système nerveux sympathique prépare normalement l'organisme à combattre ou fuir en cas de stress ou d'urgence.
traitement
Kinésithérapie et/ou ergothérapie
Bloc analgésique
Stimulation des nerfs ou de la moelle épinière
Antidouleurs (antalgiques et antalgiques adjuvants)
Psychothérapie
Thérapie par le miroir
spondylarthrite ankylosante
La spondylarthrite ankylosante (ou spondyloarthrite ankylosante) est une maladie inflammatoire articulaire chronique, caractérisée par une atteinte du squelette axial (colonne vertébrale et articulations sacro-iliaques du bassin).
Elle se manifeste par des crises douloureuses ou poussées, alternant avec des périodes d'accalmie ou de rémission.
Après de nombreuses années, cette affection peut évoluer vers un enraidissement des zones touchées (ankylose). Grâce à une prise en charge précoce des patients, cette évolution est devenue rare aujourd'hui.
La spondylarthrite ankylosante fait partie du groupe des spondyloarthrites.
traitement
- Les anti-inflammatoires non stéroïdiens, ou AINS
- Les antalgiques
Les corticoïdes ( cortisone )
Le traitement de fond de la spondylarthrite ankylosante
-
La sulfasalazine, le léflunomide et le methotrexate : Ils peuvent être utilisés après échec du traitement symptomatique uniquement en cas d'atteinte évolutive des zones périphériques (articulations des membres).
La biothérapie par une nouvelle génération de médicaments : les biomédicaments
Les anti-TNF alpha
Les anticorps monoclonaux anti-Interleukine-17
Les traitements de fond ciblés synthétiques : En deuxième intention
les traitements non- médicamenteux
L'arrêt du tabac
La perte de poids en cas d'obésité
L'activité physique au quotidien et éventuellement de la kinésithérapie
Les soins de pédicurie et appareillages
Un soutien psychologique
La chirurgie dans la spondylarthrite ankylosante
Elle est indiquée dans certains cas, si une grosse articulation est sévèrement atteinte par la spondylarthrite ankylosante
Les spondyloarthrites : des maladies avec de nombreux points communs
Les spondyloarthrites représentent un vaste groupe de rhumatismes inflammatoires. Leurs symptômes peuvent être proches avec atteinte du rachis mais aussi des articulations des membres. Il est parfois difficile de les différencier. Une partie de leur traitement est commun. Les personnes atteintes d'une spondyloarthrite peuvent alternativement présenter l'une ou l'autre de ces formes cliniques au cours de leur vie.
La spondylarthrite ankylosante
Elle est la forme la plus fréquente.
Le rhumatisme psoriasique
Il survient dans l'évolution d'un psoriasis.
Les rhumatismes liés aux maladies inflammatoires chroniques de l'intestin (MICI)
Ils sont associés à une maladie de Crohn ou à une rectocolite hémorragique.
Les arthrites réactionnelles
Elles sont observées :
- dans la maladie périodique ou fièvre méditerranéenne familiale : maladie héréditaire caractérisée par des poussées de fièvre, des douleurs articulaires et des douleurs abdominales pendant 2 à 3 jours ;
- quelques semaines après une infection digestive ou urogénitale (urétrite chez l'homme et infection du col de l'utérus chez la femme) due à une Yersinia, une Salmonelle, une Chlamydia trachomatis...Cette arthrite peut faire partie du syndrome de Fiessinger-Leroy-Reiter qui associe à cette inflammation articulaire une urétrite et une conjonctivite.
L'arthrite et enthésite juvénile
Cette maladie survient chez l'enfant et l'adolescent et se manifeste par des douleurs articulaires des membres et éventuellement de la colonne vertébrale.
polyarthrite rhumatoïde
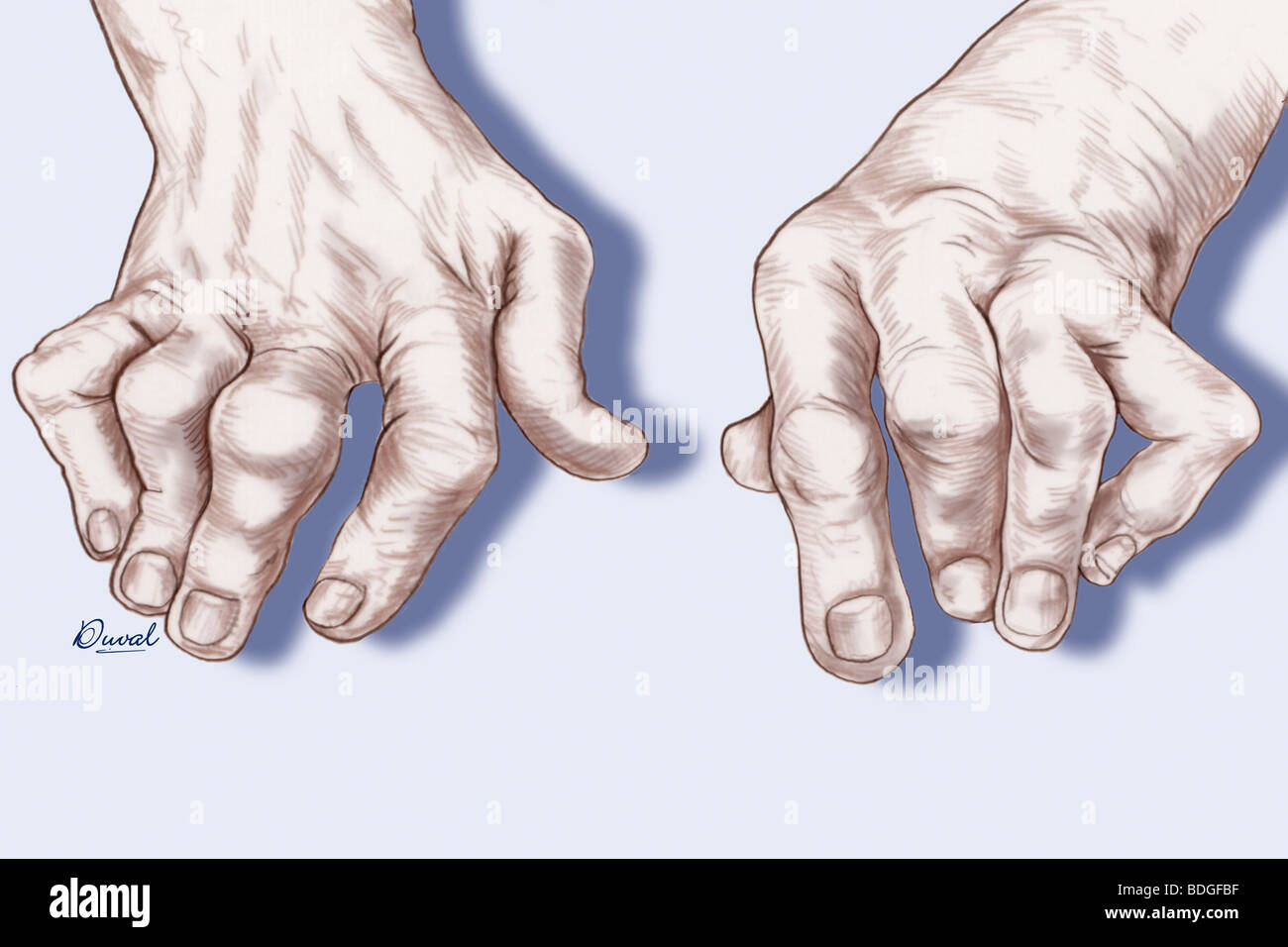
La polyarthrite rhumatoïde est une maladie articulaire inflammatoire et chronique (ou rhumatisme inflammatoire chronique) qui touche plusieurs articulations. Elle se manifeste par des poussées de durée variable et des périodes d'accalmie.
C'est une maladie auto-immune caractérisée par la fabrication d'auto-anticorps dirigés contre la membrane synoviale des articulations.
Sans traitement, la maladie atteint progressivement de nouvelles articulations et entraîne la déformation ou la destruction progressive des articulations touchées (souvent celles des mains et des pieds). Dans certaines formes plus rares de la maladie, des manifestations extra-articulaires apparaissent, touchant d'autres organes.
.
le traitement chirurgical
La décision d'une intervention sur une articulation est prise par l'équipe médicale pluridisciplinaire, en accord avec le patient.
Des interventions chirurgicales sont parfois nécessaires au cours de l'évolution de la
rhumatoïde :
- une synovectomie (ablation partielle ou totale de la membrane synoviale) par arthroscopie pour prévenir la destruction articulaire lorsque le traitement médical est insuffisant ;
- une pose d'une prothèse de hanche, de genou lorsque l'articulation est détruite ;
- une arthrodèse arthroscopique ou chirurgicale (fixation de l'articulation) lorsqu'une arthroplastie est difficilement réalisable (poignet, cheville, arrière-pied).

traitement
Si aujourd'hui on ne guérit pas d'une polyarthrite rhumatoïde, les
traitements existants soignent les poussées et les complications, et
préviennent leur apparition. Ils reposent sur des médicaments luttant
contre les douleurs et l'inflammation, associés à un traitement de fond
et d'autres soins.
Un traitement pour lutter contre les douleurs de la polyarthrite rhumatoïde
Ce traitement comporte :
- des antalgiques pour calmer la douleur ;
- des anti-inflammatoires non stéroïdiens (AINS), qui traitent la douleur et la raideur matinale. Ils peuvent être prescrits en association avec le traitement de fond
traitement de fond
- le méthotrexate
Une biothérapie en seconde intention
Un inhibiteur des Janus kinases en troisième intention
Des traitements locaux pour calmer l'inflammation articulaire
Des infiltrations articulaires de corticoïdes et des synoviorthèses (destruction ou abrasion de la membrane synoviale par injection d'un produit) sont parfois nécessaires pour certaines articulations pour calmer la douleur et l'inflammation.